Фібромы маткі з'яўляюцца распаўсюджанай прычынай менорагіі і анеміі, і частата іх надзвычай высокая: прыкладна ў 70–80 % жанчын на працягу жыцця развіваюцца фібромы маткі, з якіх у 50 % праяўляюцца сімптомы. У цяперашні час гістэрэктамія з'яўляецца найбольш распаўсюджаным метадам лячэння і лічыцца радыкальным метадам лячэння фібром, але гістэрэктамія нясе не толькі перыаперацыйныя рызыкі, але і павышаны доўгатэрміновы рызыка сардэчна-сасудзістых захворванняў, трывогі, дэпрэсіі і смерці. Наадварот, такія варыянты лячэння, як эмбалізацыя маткавых артэрый, лакальная абляцыя і пероральныя антаганісты ГнРГ, больш бяспечныя, але выкарыстоўваюцца не ў поўнай меры.
Кароткі змест справы
33-гадовая цемнаскурая жанчына, якая ніколі не была цяжарнай, звярнулася да свайго ўрача са скаргамі на багатыя менструацыі і газаўтварэнне ў жываце. Яна пакутуе ад жалезадэфіцытнай анеміі. Аналізы на таласемію і серпападобна-клеткавую анемію паказалі адмоўны вынік. У пацыенткі не было крыві ў кале, і ў сямейным анамнезе не было раку тоўстай кішкі або запаленчых захворванняў кішачніка. Яна паведаміла пра рэгулярныя менструацыі, адзін раз у месяц, кожныя 8 дзён, і доўгатэрміновыя змены. У тры найбольш зараджальныя дні кожнага менструальнага цыклу ёй неабходна выкарыстоўваць ад 8 да 9 тампонаў у дзень, і часам у яе ўзнікаюць менструальныя крывацёкі. Яна вучыцца ў дактарантуры і плануе зацяжарыць на працягу двух гадоў. Ультрагукавое даследаванне паказала павялічаную матку з множнымі міёмамі і нармальнымі яечнікамі. Як вы будзеце лячыць пацыентку?
Распаўсюджанасць захворванняў, звязаных з міёмамі маткі, пагаршаецца нізкім узроўнем выяўлення хваробы і тым фактам, што яе сімптомы прыпісваюцца іншым станам, такім як засмучэнні стрававання або засмучэнні крывяноснай сістэмы. Сорам, звязаны з абмеркаваннем менструацыі, прымушае многіх жанчын з працяглымі або багатымі менструацыямі не ведаць, што іх стан з'яўляецца анамальным. Людзям з сімптомамі часта не ставяць дыягназ своечасова. У траціны пацыентаў дыягназ ставіцца праз пяць гадоў, а ў некаторых - больш за восем гадоў. Затрымка дыягностыкі можа негатыўна паўплываць на фертыльнасць, якасць жыцця і фінансавы дабрабыт, і ў якасным даследаванні 95 працэнтаў пацыентаў з сімптаматычнымі міёмамі паведамлялі пра псіхалагічныя наступствы, у тым ліку дэпрэсію, трывогу, гнеў і засмучэнне ўспрымання ўласнага цела. Стыгма і сорам, звязаныя з менструацыяй, перашкаджаюць абмеркаванню, даследаванням, прапаганде і інавацыям у гэтай галіне. Сярод пацыентаў, у якіх міёмы былі дыягнаставаны з дапамогай ультрагукавога даследавання, ад 50% да 72% раней не ведалі пра наяўнасць у іх міём, што сведчыць аб тым, што ультрагукавое даследаванне можа шырэй выкарыстоўвацца пры ацэнцы гэтага распаўсюджанага захворвання.
Захворванасць на міёмы маткі павялічваецца з узростам да наступлення менапаўзы і вышэйшая ў чарнаскурых, чым у белых. У параўнанні з людзьмі, акрамя чарнаскурых, у чарнаскурых міёмы маткі развіваюцца ў больш маладым узросце, маюць больш высокі сукупны рызыка развіцця сімптомаў і больш высокую агульную захворвальнасць. У параўнанні з еўрапеоідамі, чарнаскурыя людзі хварэюць часцей і часцей падвяргаюцца гістэрэктаміі і міямэктаміі. Акрамя таго, чарнаскурыя часцей, чым белыя, выбіралі неінвазіўнае лячэнне і пазбягалі накіравання да хірургічнага ўмяшання, каб пазбегнуць магчымасці гістэрэктаміі.
Міёму маткі можна дыягнаставаць непасрэдна з дапамогай УГД органаў малога таза, але вызначыць, у каго трэба прайсці абследаванне, няпроста, і ў цяперашні час абследаванне звычайна праводзіцца пасля таго, як міёма пацыенткі вырасце вялікай або з'явяцца сімптомы. Сімптомы, звязаныя з міёмай маткі, могуць перасякацца з сімптомамі парушэнняў авуляцыі, адэнаміяпатыі, другаснай дысменарэі і парушэнняў стрававання.
Паколькі як саркомы, так і фібромы праяўляюцца ў выглядзе міяметрычных мас і часта суправаджаюцца анамальнымі маткавымі крывацёкамі, існуе занепакоенасць тым, што саркомы маткі могуць быць прапушчаныя, нягледзячы на іх адносную рэдкасць (1 на 770–10 000 візітаў з-за анамальных маткавых крывацёкаў). Занепакоенасць з нагоды нядыягнаставанай лейаміясаркомы прывяла да павелічэння частаты гістэрэктаміі і зніжэння выкарыстання мінімальна інвазіўных працэдур, што падвяргае пацыентак непатрэбнай рызыцы ўскладненняў з-за дрэннага прагнозу сарком маткі, якія распаўсюдзіліся за межы маткі.
Дыягностыка і ацэнка
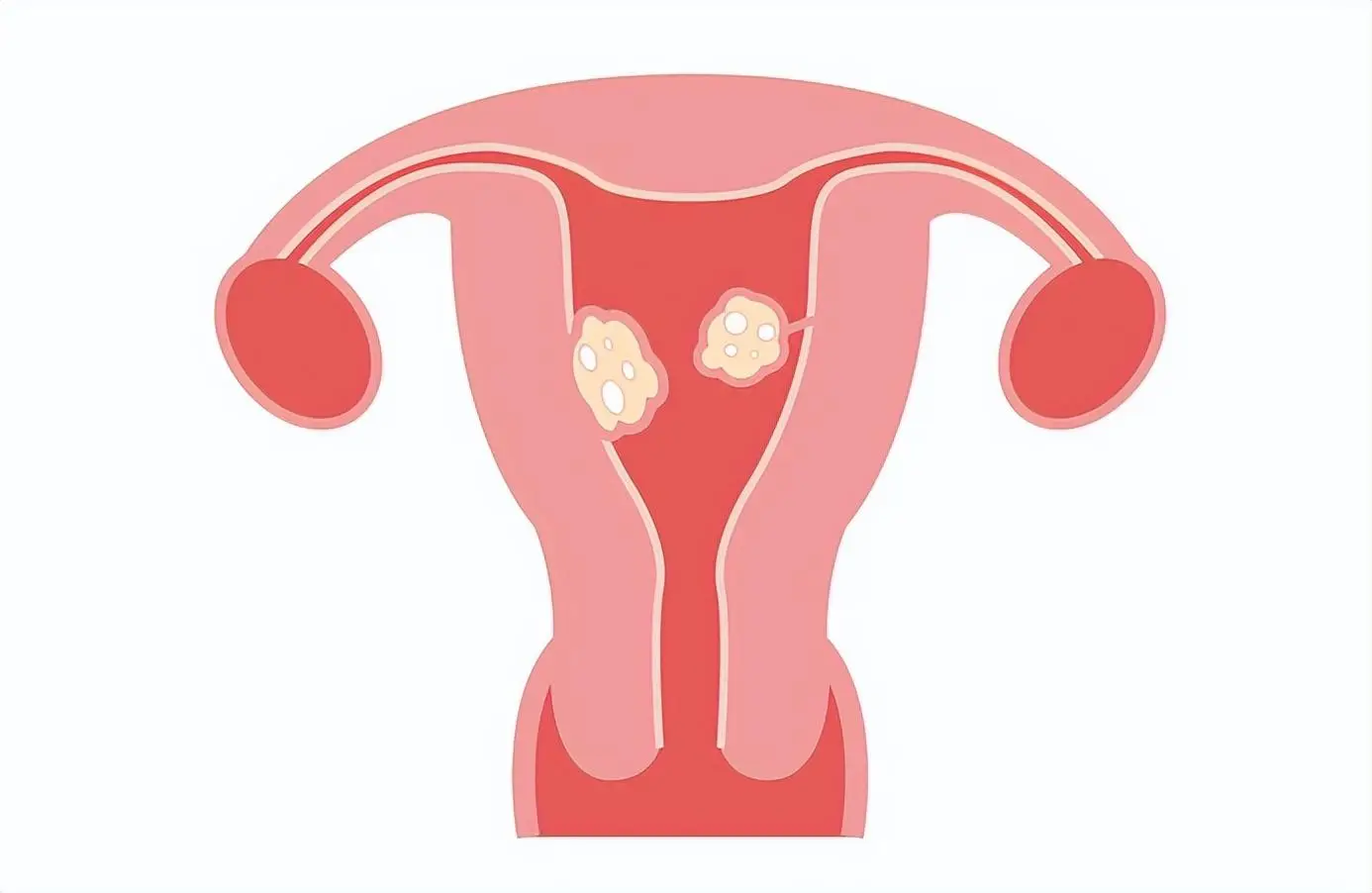
Сярод розных метадаў візуалізацыі, якія выкарыстоўваюцца для дыягностыкі міём маткі, ультрагукавое даследаванне органаў малога таза з'яўляецца найбольш эканамічна эфектыўным метадам, паколькі яно дае інфармацыю аб аб'ёме, месцазнаходжанні і колькасці міём маткі і можа выключыць утварэнні прыдаткаў маткі. Амбулаторнае ультрагукавое даследаванне органаў малога таза таксама можа выкарыстоўвацца для ацэнкі анамальных маткавых крывацёкаў, пальпуемай пухліны ў тазе падчас абследавання і сімптомаў, звязаных з павелічэннем маткі, у тым ліку ціску ў тазавай вобласці і газаў у брушной поласці. Калі аб'ём маткі перавышае 375 мл або колькасць міём перавышае 4 (што здараецца часта), раздзяляльная здольнасць ультрагукавога даследавання абмежаваная. Магнітна-рэзанансная тамаграфія вельмі карысная пры падазрэнні на саркому маткі і пры планаванні альтэрнатывы гістэрэктаміі, і ў гэтым выпадку дакладная інфармацыя аб аб'ёме маткі, характарыстыках візуалізацыі і месцазнаходжанні важная для вынікаў лячэння (малюнак 1). Пры падазрэнні на падслізістую міёму або іншыя паражэнні эндаметрыя можа быць карысным ультрагукавое даследаванне з саляным растворам або гістэраскапія. Кампутарная тамаграфія не з'яўляецца карыснай для дыягностыкі міём маткі з-за яе дрэннай выразнасці і візуалізацыі плоскасці тканін.
У 2011 годзе Міжнародная федэрацыя акушэрства і гінекалогіі апублікавала сістэму класіфікацыі міём маткі з мэтай лепшага апісання размяшчэння міём адносна поласці маткі і паверхні серознай абалонкі, а не старых тэрмінаў «падслізістая», «інтрамуральная» і «падсерозная абалонка», што дазваляе больш дакладна ўзаемадзейнічаць і планаваць лячэнне (дадатковая табліца S3 у Дадатку, даступная з поўным тэкстам гэтага артыкула на NEJM.org). Сістэма класіфікацыі мае тып ад 0 да 8, прычым меншая лічба паказвае, што міёма размешчана бліжэй да эндаметрыя. Змешаныя міёмы маткі прадстаўлены двума лічбамі, падзеленымі дэфісамі. Першая лічба паказвае сувязь паміж міёмай і эндаметрыем, а другая лічба паказвае сувязь паміж міёмай і серознай абалонкай. Гэтая сістэма класіфікацыі міём маткі дапамагае клініцыстам вызначаць дадатковую дыягностыку і лячэнне, а таксама паляпшае камунікацыю.
Лячэнне
У большасці схем лячэння менорагіі, звязанай з міёмай, першым крокам з'яўляецца кантроль менорагіі з дапамогай кантрацэптыўных гармонаў. Нестероідныя супрацьзапаленчыя прэпараты і транатэмацыклінавая кіслата, якія выкарыстоўваюцца падчас менструацыі, таксама могуць выкарыстоўвацца для памяншэння менорагіі, але ёсць больш доказаў эфектыўнасці гэтых прэпаратаў пры ідыяпатычнай менорагіі, і клінічныя выпрабаванні гэтага захворвання звычайна выключаюць пацыентаў з гіганцкімі або падслізістымі фібромамі. Агоністы гонадатропін-вызваляючага гармона (ГнРГ) працяглага дзеяння былі ўхвалены для перадаперацыйнага кароткатэрміновага лячэння фібром маткі, якія могуць выклікаць аменарэю амаль у 90% пацыентаў і паменшыць аб'ём маткі на 30-60%. Аднак гэтыя прэпараты звязаны з больш высокай частатой гіпаганадных сімптомаў, у тым ліку страты касцяной масы і прыліваў. Яны таксама выклікаюць «стэроідныя ўспышкі» ў большасці пацыентаў, пры якіх назапашаныя ў арганізме ганадатропіны вызваляюцца і выклікаюць багатыя менструацыі пазней, калі ўзровень эстрагену рэзка зніжаецца.
Выкарыстанне камбінаванай тэрапіі антаганістамі ГнРГ для лячэння міёмы маткі з'яўляецца значным прагрэсам. Прэпараты, дазволеныя ў Злучаных Штатах, спалучаюць у сабе пероральныя антаганісты ГнРГ (элагалікс або рэлуголікс) у выглядзе таблеткі або капсулы з эстрадыёлам і прогестэронам, якія хутка інгібіруюць выпрацоўку стэроідаў яечнікаў (і не выклікаюць стэроіднага спрацоўвання), а таксама дозы эстрадыёлу і прогестэрону, якія робяць сістэмныя ўзроўні параўнальнымі з раннімі фалікулярнымі ўзроўнямі. Адзін прэпарат, ужо дазволены ў Еўрапейскім Саюзе (лінзаголікс), мае дзве дозы: дозу, якая часткова інгібіруе функцыю гіпаталамуса, і дозу, якая цалкам інгібіруе функцыю гіпаталамуса, што падобна на дазволеныя дозы элагалікса і рэлуголікса. Кожны прэпарат даступны ў выглядзе прэпарата з эстрагенам і прогестэронам або без іх. Для пацыентаў, якія не жадаюць выкарыстоўваць экзагенныя палавыя стэроіды, нізкадозавая форма лінзаголікса без дадання палавых стэроідаў (эстрагену і прогестэрону) можа дасягнуць таго ж эфекту, што і высокадозавая камбінаваная форма, якая змяшчае экзагенныя гармоны. Камбінаваная тэрапія або тэрапія, якая часткова інгібіруе функцыю гіпаталамуса, можа палегчыць сімптомы з эфектамі, параўнальнымі з монатэрапіяй антаганістамі ГнРГ у поўнай дозе, але з меншай колькасцю пабочных эфектаў. Адной з пераваг монатэрапіі высокімі дозамі з'яўляецца тое, што яна можа больш эфектыўна памяншаць памер маткі, што падобна на эфект агоністаў ГнРГ, але з большай колькасцю гіпаганадных сімптомаў.
Дадзеныя клінічных выпрабаванняў паказваюць, што камбінацыя антаганістаў ГнРГ для прыёму ўнутр эфектыўная ў памяншэнні менорагіі (зніжэнне на 50–75%), болю (зніжэнне на 40–50%) і сімптомаў, звязаных з павелічэннем маткі, пры гэтым нязначна памяншаючы аб'ём маткі (прыблізна на 10%) з меншай колькасцю пабочных эфектаў (<20% удзельніц адчувалі прылівы, галаўны боль і млоснасць). Эфектыўнасць камбінаванай тэрапіі антаганістамі ГнРГ для прыёму ўнутр не залежала ад ступені міяматозу (памеру, колькасці або месцазнаходжання фібром), наяўнасці аденоміёзу або іншых фактараў, якія абмяжоўваюць хірургічнае лячэнне. Камбінацыя антаганістаў ГнРГ для прыёму ўнутр у цяперашні час дазволена на 24 месяцы ў Злучаных Штатах і для бестэрміновага выкарыстання ў Еўрапейскім Саюзе. Аднак не было паказана, што гэтыя прэпараты маюць кантрацэптыўны эфект, што абмяжоўвае працяглае выкарыстанне для многіх людзей. Клінічныя выпрабаванні, якія ацэньваюць кантрацэптыўны эфект камбінаванай тэрапіі рэлуголіксам, працягваюцца (рэгістрацыйны нумар NCT04756037 на ClinicalTrials.gov).
У многіх краінах селектыўныя мадулятары рэцэптараў прогестэрону з'яўляюцца лекавым прэпаратам. Аднак асцярогі з нагоды рэдкіх, але сур'ёзных выпадкаў таксічнасці печані абмяжоўваюць прызнанне і даступнасць такіх прэпаратаў. У Злучаных Штатах селектыўныя мадулятары рэцэптараў прогестэрону не былі зацверджаны для лячэння міёмы маткі.
Гістэрэктамія
Нягледзячы на тое, што гістэрэктамія гістарычна лічылася радыкальным метадам лячэння міёмы маткі, новыя дадзеныя аб выніках адпаведных альтэрнатыўных метадаў лячэння сведчаць аб тым, што яны могуць быць падобнымі на гістэрэктамію ў многіх адносінах на працягу кантраляванага перыяду часу. Да недахопаў гістэрэктаміі ў параўнанні з іншымі альтэрнатыўнымі метадамі лячэння адносяцца перыаперацыйныя рызыкі і сальпінгэктамія (калі яна з'яўляецца часткай працэдуры). Да пачатку стагоддзя выдаленне абодвух яечнікаў разам з гістэрэктаміяй было распаўсюджанай працэдурай, і буйныя кагортныя даследаванні ў пачатку 2000-х гадоў паказалі, што выдаленне абодвух яечнікаў было звязана з падвышанай рызыкай смерці, сардэчна-сасудзістых захворванняў, дэменцыі і іншых захворванняў у параўнанні з гістэрэктаміяй і захаваннем яечнікаў. З таго часу частата хірургічных сальпінгэктамій знізілася, у той час як частата хірургічных гістэрэктамій не знізілася.
Шматлікія даследаванні паказалі, што нават калі абодва яечнікі захаваны, рызыка сардэчна-сасудзістых захворванняў, трывожнасці, дэпрэсіі і смерці пасля гістэрэктаміі значна павялічваецца. Пацыенткі ва ўзросце ≤35 гадоў на момант гістэрэктаміі падвяргаюцца найбольшай рызыцы. Сярод гэтых пацыентак рызыка ішэмічнай хваробы сэрца (пасля ўліку ўплывовых фактараў) і застойнай сардэчнай недастатковасці быў у 2,5 разы вышэй у жанчын, якія перанеслі гістэрэктамію, і ў 4,6 разы вышэй у жанчын, якія не перанеслі гістэрэктамію, на працягу медыяннага перыяду назірання 22 гады. Жанчыны, якія перанеслі гістэрэктамію да 40 гадоў і захавалі яечнікі, мелі на 8-29 працэнтаў больш шанцаў памерці, чым жанчыны, якія не перанеслі гістэрэктамію. Аднак пацыенткі, якія перанеслі гістэрэктамію, мелі больш спадарожных захворванняў, такіх як атлусценне, гіперліпідэмія або аперацыя ў анамнезе, чым жанчыны, якія не перанеслі гістэрэктамію, і паколькі гэтыя даследаванні былі назіральнымі, прычына і следства не маглі быць пацверджаны. Нягледзячы на тое, што даследаванні кантралявалі гэтыя ўласцівыя рызыкі, усё яшчэ могуць існаваць нявымераныя ўплывовыя фактары. Пацыенткам, якія плануюць гістэрэктамію, варта растлумачыць гэтыя рызыкі, бо ў многіх пацыентак з міёмай маткі ёсць менш інвазівныя альтэрнатывы.
У цяперашні час не існуе стратэгій першаснай або другаснай прафілактыкі міёмы маткі. Эпідэміялагічныя даследаванні выявілі шэраг фактараў, звязаных са зніжэннем рызыкі развіцця міёмы маткі, у тым ліку: ужыванне большай колькасці садавіны і гародніны і менш чырвонага мяса; рэгулярныя фізічныя практыкаванні; кантроль вагі; нармальны ўзровень вітаміна D; паспяховыя роды жывога дзіцяці; выкарыстанне аральных кантрацэптываў; і прэпаратаў прогестэрону працяглага дзеяння. Неабходныя рандомізірованные кантраляваныя даследаванні, каб вызначыць, ці можа змяненне гэтых фактараў знізіць рызыку. Нарэшце, даследаванне сведчыць аб тым, што стрэс і расізм могуць гуляць пэўную ролю ў несправядлівасці ў дачыненні да здароўя, якая існуе, калі гаворка ідзе пра міёму маткі.
Час публікацыі: 9 лістапада 2024 г.